
Identifier et comprendre l’agent pathogène, pour produire un vaccin candidat
La première chose à faire pour développer un vaccin, c’est de repérer le micro-organisme dans un échantillon provenant d’une personne infectée puis de l’extraire. Si ça n’est pas nécessairement évident, les technologies de pointe disponibles aujourd’hui font que les scientifiques parviennent généralement plutôt bien à isoler la cible d’une pathologie. Dans le cas du Covid-19, le micro-organisme responsable est le SARS-Cov-2, un virus de la famille des… coronavirus, dont les virions sont identifiables aisément à la frange de projections qui ressemblent à une couronne.
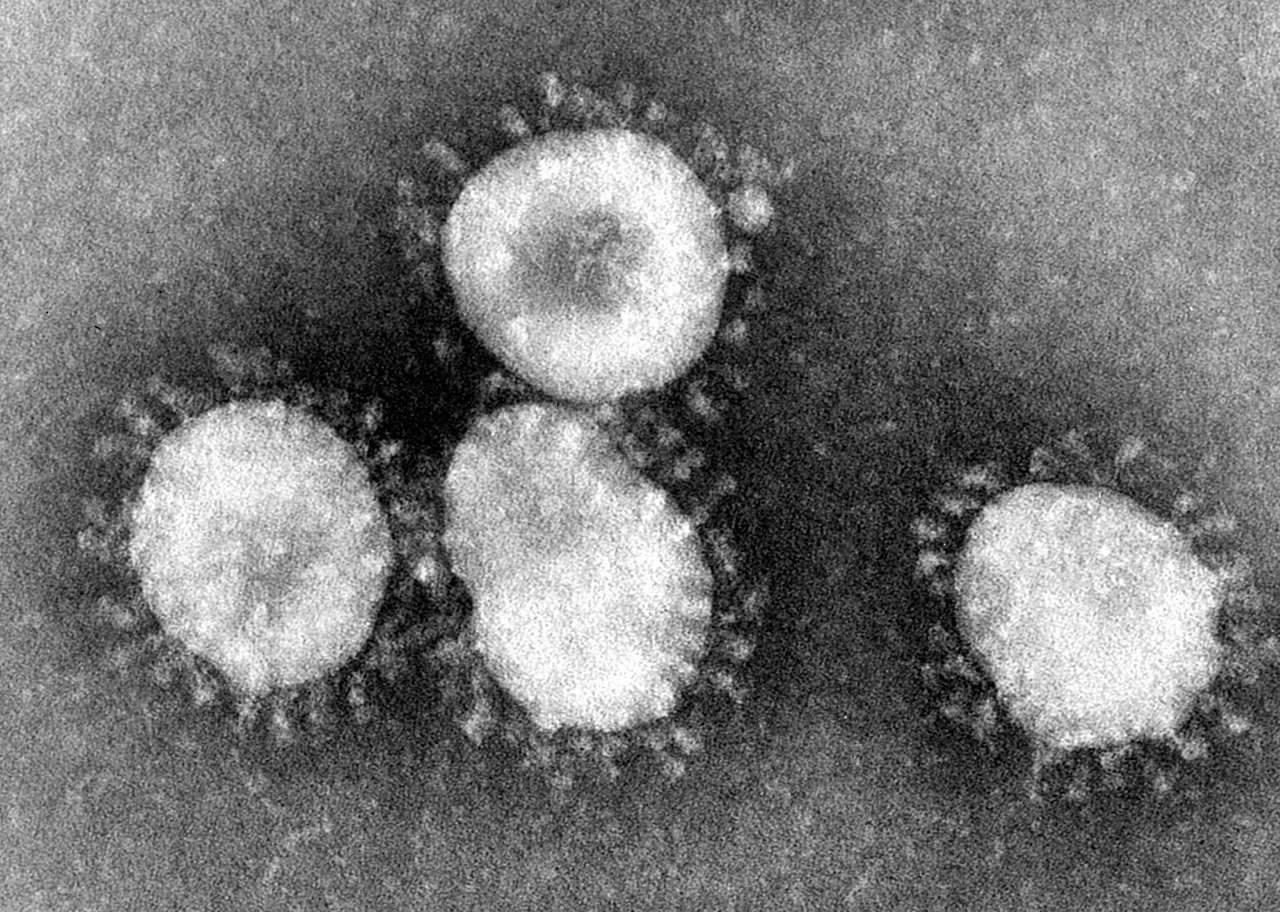
Une fois repéré, il faut l’extraire et surtout comprendre son fonctionnement physiologique, une étape indispensable pour pouvoir mener à bien la suite du processus. On commence par cultiver l’antigène, en le mettant dans des conditions où il peut se répliquer. Il sera ensuite récolté avant d’être purifié (c’est à dire séparé de tous les autres composés) pour être absolument certain de ne conserver que l’antigène.
Vient ensuite une partie fondamentale : l’inactivation. Cette étape consiste à retirer son pouvoir pathogène au micro-organisme à l’aide d’un traitement chimique. Dans certains cas, le virus n’est pas entièrement tué mais seulement extrêmement affaibli : on parle de virus atténué. Il existe d’autres variantes, que nous n’aborderons volontairement pas dans ce dossier dans la mesure où les techniques de vaccination ne sont pas notre sujet. Mais dans tous les cas, l’objectif est le même : pouvoir l’intégrer au vaccin sans risque. Autrement, on inoculerait simplement une soupe de pathogènes et d’adjuvants sans aucun bénéfice thérapeutique… Ce traitement, souvent réalisé au formol, laisse donc un virus un peu particulier. Il n’est plus pathogène, et n’est donc plus capable de provoquer la maladie. Mais il est toujours identifié comme dangereux par l’organisme et peut à ce titre déclencher une réponse immunitaire.On dit qu’on a éliminé la pathogénicité, et préservé l’immunogénicité.
La dernière étape, c’est la fabrication du vaccin au sens strict du terme. On réunit d’abord les différents pathogènes inactivés, aussi appellées valences (il peut y en avoir plusieurs réunies dans un même vaccin qui couvre plusieurs maladies) avant d’y ajouter les adjuvants et de conditionner le tout.
Ce processus prend en général plusieurs semaines, mais en définitive, ce n’est qu’une toute petite partie du processus. Car le produit de tout ce protocole n’est pas un vaccin à proprement parler, mais seulement un candidat à un poste pour lequel ils seront nombreux à jouer des coudes !
Le cap fatidique des essais cliniques
A ce stade, le plus gros reste à faire et réussir à concevoir et à produire un vaccin potentiel n’est en rien un gage de réussite. Parce que lorsqu’on parle de “trouver un vaccin”, on sous-entend en fait en produire un vaccin qui passe avec succès le cap des essais cliniques. C’est très différent, car cela implique de très, très nombreuses itérations pour y parvenir ! Rien que pour le cas particulier du Covid-19, une étude du 8 avril 2020 parue dans Nature dénombrait pas moins de 115 candidats, dont 9 déjà en essai clinique. Au bout du compte, l’archi-majorité de ces candidats ne passera pas les essais cliniques.
Ces derniers consistent en 4 phases d’essai distinctes, qui s’étendent sur des durées relativement longues, toujours de l’ordre de l’année. Dans certains cas extrêmes, ce processus peut même venir flirter avec la décennie.
Tout commence par une phase des essais précliniques réalisés sur des animaux. Cette phrase, qui peut parfois durer jusqu’à deux ans, sert de test préliminaire pour se faire une idée du comportement du vaccin une fois administré. Si ces tests sont concluants et qu’aucune alerte ne survient, alors l’essai clinique à proprement parler peut démarrer.
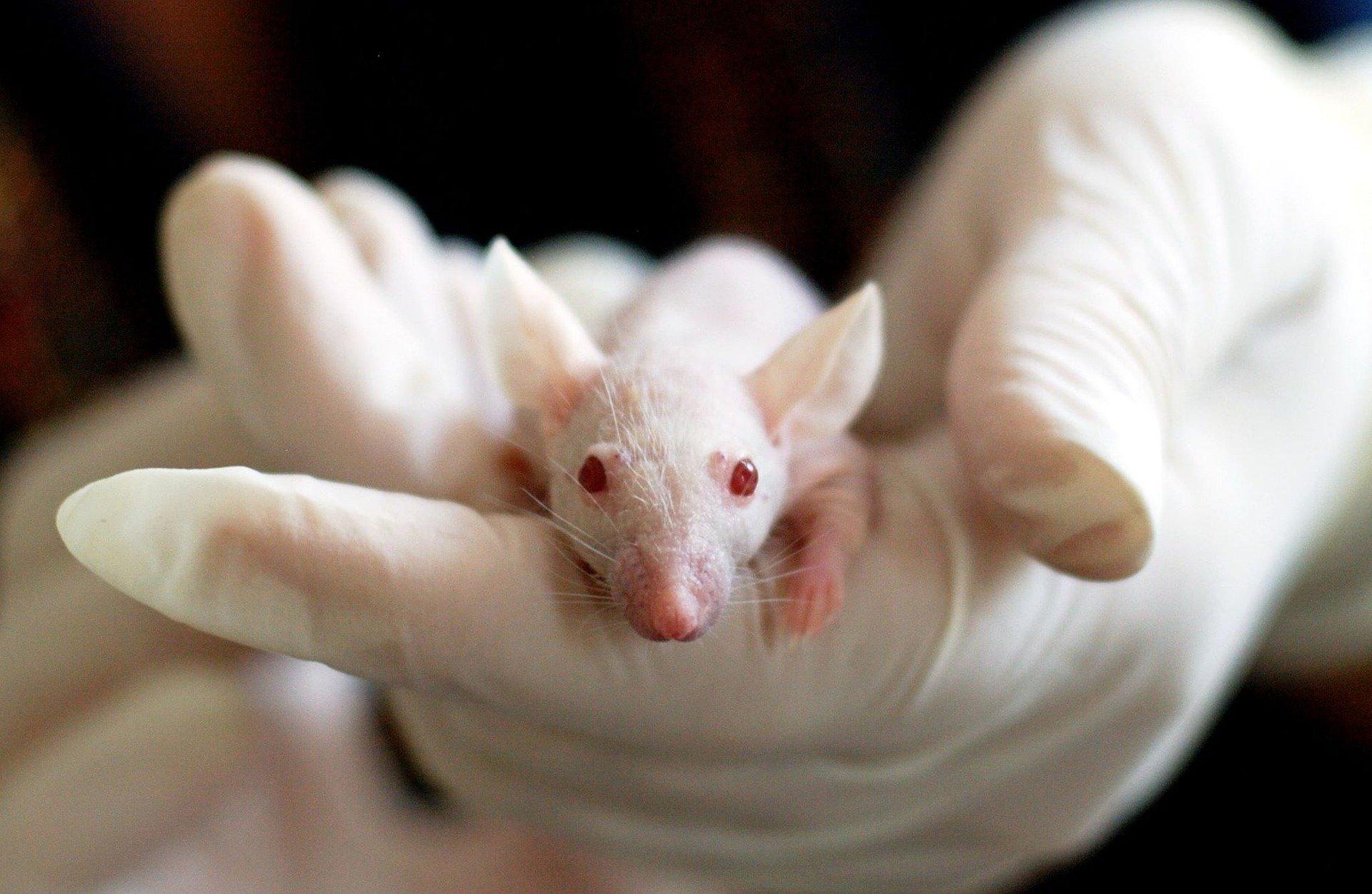
La phase I est réalisée sur un nombre restreint de sujets sains, sous contrôle médical rigoureux. L’objectif premier est de s’assurer de l’innocuité du produit, c’est à dire qu’il n’est pas nocif. On vérifie à l’aide de marqueurs si le vaccin provoque bien la réaction ciblée dans l’organisme, et qu’il y demeure suffisamment longtemps. Enfin, on étudie les éventuels effets secondaires et la tolérance des patients. On veut trouver des débuts de preuves que le vaccin se comporte comme prévu, et qu’il ne présente pas de problème de sécurité majeur. Si tous ces points sont validés, alors le vaccin peut passer en seconde phase.
En phase II, le panel de volontaires est élargi et surtout. C’est là que l’on va commencer à tester l’efficacité thérapeutique (ou plutôt immunogénique, dans le cadre d’un vaccin) du produit. C’est également à ce stade que commencent les essais dits en “double aveugle”, où les résultats seront comparés à ceux d’un groupe recevant un placebo. L’objectif est d’éliminer tout biais, en comparant à un groupe ne recevant pas le traitement.

Enfin, la phase 3 va étendre le test à grande échelle : d’une centaine de personnes maximum, on peut alors passer à plusieurs milliers de patients répartis sur plusieurs continents. Pendant cette phase, on cherche à déterminer avec certitude l’efficacité et l’innocuité du vaccin à grande échelle. Pour passer le cap de la phase 3, tout traitement doit être efficace, très peu ou pas d’effets secondaires et surtout, présenter un bénéfice thérapeutique absolument indéniable. Les vaccins qui arrivent au bout de cette 3e phase ont systématiquement été passés à la moulinette plusieurs années par des protocoles plus exigeants les uns que les autres, et peuvent désormais faire une demande de mise sur le marché.
La mise sur le marché elle-même est tout sauf une formalité, car les vaccins sont l’un des produits à la chaîne logistique la plus alambiquée. Entre la production à l’échelle industrielle, les modalités de transport, le risque biologique et la montagne de démarches administratives, il peut encore s’écouler plusieurs mois entre la fin de la phase trois et la mise sur le marché d’un vaccin.
Et mise sur le marché n’est pas une fin en soi ! Une quatrième phase d’essai clinique, appelée étude de surveillance, va continuer à recueillir des informations sur la dose efficace, les contre-indications et les effets indésirables. Elle permet aussi de comparer les résultats réels aux résultats obtenus lors des études sur des échantillons plus restreints, et de prendre les mesures nécessaires si le produit ne remplit pas ses objectifs.
Si le processus est aussi long, comment peut-on annoncer un vaccin pour le Covid-19 à l’horizon 2021?
Lorsqu’on replace ces échelles de temps dans le contexte de l’urgence sanitaire causée par le Covid-19, on est en droit de se demander : comment diable peut-on promettre un vaccin “à l’horizon 2021” plutôt que 2030 ?
Le Pr Jean Sibilia, immuno-rhumatologue, doyen de la faculté de médecine de Strasbourg et ancien président de la conférence des Doyens de Médecine, a pris le temps de nous répondre. Il semblerait que dans le cas du Covid-19, l’urgence ait poussé la recherche et surtout l’administration à se réinventer pour pouvoir proposer un vaccin en un temps record. Et ce sans faire de compromis sur la qualité des essais cliniques.
On est dans des procédures un peu différentes, qui sont des procédures d’urgence vaccinale. […] Il y a une étape purement administrative pour les différentes phases de l’essai clinique. Ca peut aller assez vite, car certaines agences ont des systèmes de “fast track” c’est à dire qu’en fonction des besoins vitaux, la décision peut être prise plus rapidement.

Une autre raison qui fait que le développement d’un vaccin contre le Covid-19 peut aller relativement vite semblerait presque évidente : la maladie est encore bien présente à l’échelle de la planète et il est donc possible de tester le vaccin ! “Dans le cas du SRAS [Le “premier” coronavirus, responsable de l’épidémie de 2003, ndlr], la vaccination n’a jamais existé parce que le virus a disparu après quelques mois !”, indique Jean Sibilia. Cela aurait nettement compliqué la situation si ce premier coronavirus avait fait un retour inopiné.
Une autre approche qui permet d’accélérer le vaccin est de se reposer sur des technologies déjà existantes, plutôt que de développer un vaccin à partir de zéro. Il existe déjà aujourd’hui des vaccins dits multivalents, qui immunisent contre plusieurs maladies, et il serait donc possible de se servir des mécanismes bien connus d’un vaccin existant.
Par exemple, l’institut Pasteur utilise le même vecteur que pour la rougeole. Ils associent donc le vaccin à celui de la rougeole comme on le fait dans des vaccins comme le TETRACOQ [vaccin combiné pour la prévention de la Diphtérie, du Tétanos et de la Poliomyélite, ndlr]. L’idée, c’est d’aboutir à un vaccin mixte qui permet d’accélérer la phase 1, puisque le vaccin contre la rougeole existe déjà; ça simplifie grandement la procédure.
C’est comme ça que procède également la société Moderna, comme l’explique dans un billet le laboratoire Biron (qui ne cherche pas de vaccin). Moderna a réussi à se rendre en phase 1 des essais cliniques seulement 10 semaines après le séquençage du SARS-CoV-2. Un exploit sans précédent, surtout quand on sait qu’à l’accoutumé, la seule phase pré-clinique peut durer des années entières. Dans la stricte tradition des laboratoires pharmaceutiques, les coulisses de ce tour de force restent à ce jour relativement obscures; tout juste sait-on que des essais sur des animaux ont été effectués en parallèle de la phase 1, qu’ils précèdent habituellement.
Les résultats de cet essai clinique sont évidemment très attendus. De nombreux observateurs sont curieux de savoir quel niveau de qualité peut ressortir de ce protocole éclair, qui pourrait créer un précédent et conditionner de nouvelles pratiques en matière d’urgence vaccinale.
Mais ce n’est pas parce que ce vaccin bénéficie d’un concours de circonstances exceptionnel et d’une attention toute particulière que la recherche se permettra de prendre des libertés sur la qualité de l’essai clinique. En recherche, vitesse n’est pas forcément synonyme de précipitation, mais surtout de moyens, rappelle le professeur de médecine.
Il y aura toujours une part d’incompressible pour chaque molécule que l’on veut tester, que ça soit un vaccin ou pas! Ce temps dépend de la molécule et du nombre de patients sur lequel on la teste. Mais en définitive, chaque temps dépend de la pression et des moyens qu’on y met. Pour le temps technologique, si vous mettez trois ingénieurs ou 100 sur la question, ça n’avancera pas à la même vitesse. Le temps administratif, lui, dépend largement de la présence et du bon fonctionnement de canaux fast track. Pour le temps clinique, travailler avec 10 ou 1000 centres, ça n’est pas pareil. Les 3 temps sont modulables par définition, tout dépend des moyens techniques et logistiques qu’on y investit.
Si le vaccin n’est pas pour la semaine prochaine, la recherche est en tout cas sur la bonne voie, et des ressources importantes sont mobilisées aux quatre coins du monde pour s’en assurer. D’ici-là, il ne reste qu’à respecter scrupuleusement les gestes barrière !
🟣 Pour ne manquer aucune news sur le Journal du Geek, suivez-nous sur Google et sur notre canal WhatsApp. Et si vous nous adorez, on a une newsletter tous les matins.












“Chacun l’attend avec impatience…” : certainement pas les 50 % des Français qui doutent (à juste titre) de l’efficacité (jamais scientifiquement prouvée) des vaccins.
Avoir des réticences idéologiques c’est votre droit, mais pour dire que ça n’a jamais été prouvé scientifiquement, il faut quand même être sacrément dans le déni ou dans l’incompréhension totale des fondements de ce qu’est la science 🙂 Je suis triste pour vous, la vie doit être difficile quand on est aussi crédule sur la moindre ânerie cospiro-populiste sans capacité de vérifier soi-même
Sinon je serais curieux de savoir dans quel environnement vous vivez pour que 50% des français qui vous entourent pensent comme ça, il y a certainement des délégations pédagogiques à dépêcher là-bas 🙂
Efficacité jamais scientifiquement prouvée des vaccins ??
Regardez tout simplement les chiffres de mortalité des maladies visées par les vaccins donnés aux enfants ….
Une vraie pub pour allouer davantage de budget à l’Education 🙂
Très clair, merci. Dans le cas du vaccin annuel de la grippe, comment les laboratoires arrivent-ils à étudier, valider et produire le vaccin pour les souches de l’ année en quelques mois … ?
18 mois à peu près.
Ils font des prédictions basées sur des modèles statistiques sur la forme qu’aura la prochaine grippe et ils préparent le vaccin en question.
Comme ce sont des prédictions, elles peuvent être plus ou moins exactes, c’est pour ça que certaines années le vaccin est moins efficace…
Jean Simple définit donc ce qu’est la “à juste titre” sans rien prouver, tout et niant les preuves accumulées sur l’effet bénéfiques des vaccins…
La poutre est très belle vue d’ici 🙂
Non mais c’est normal… Pour un complotiste, tout ce qui est en leur faveur est à garder, même non prouvé. Et toute preuve, même solide fait partie du complot…
C’est le principe du complotisme, ça relève tellement de la croyance qu’on ne pourra jamais le contredire…
“La religion est l’opium du peuple” , même si ce n’est pas en un ou plusieurs Dieux les gens ont un besoin inconscient d’avoir foi en quelque chose en dépit du bon sens, on a l’impression de progresser au travers d’avancées scientifiques mais il y aura toujours des gens pour clamer que la Terre est plate et qu’une bonne saignée soigne tout –‘
Il existe des milliers d’articles et de livres qui dénoncent (depuis le début de la vaccination) le danger et l’inefficacité des vaccins [“L’intoxication vaccinale” (Fernand Delarue) ; “Vaccinations, les vérités indésirables” (Michel Georget) ; “Vaccination : Erreur médicale du siècle” (Louis de Brouwer)…]. Les auteurs de ces ouvrages ont-ils été inquiétés par la justice ? Jamais ! A une exception près : le procès de Ghislaine Lanctôt, ce qui a fait ressortir aux yeux de tous, au cours de l’instruction, l’existence bien réelle d’une “mafia médicale”. Comment se fait-il qu’il n’existe aucune obligation vaccinale en Allemagne, Autriche, Royaume-Uni, Espagne, Estonie, Lituanie, Danemark, Suède, Finlande, Irlande, Luxembourg, Portugal… ? Que pensez-vous du livre “Pour en finir avec Pasteur : Un siècle de mystification scientifique” (Éric Ancelet) ?
loin de moi l’idée de vouloir participer à ce dialogue de sourds mais mr Jean Simple, si vous voulez défendre une cause, utilisez au moins un raisonnement construit…
il existe aussi des millions de livres qui défendent les vertus de l’astrologie, de l’automutilation et je ne sais quoi. le simple fait d’assimiler le fait qu’il existe des livres sur le sujet a un argument d’autorité est inquiétant sur votre raisonnement. n’importe qui peut écrire un livre. dans les trois semaines je peux publier un livre qui explique le danger de respirer de l’oxygène, parce que 100% des humains à l’avoir fait sont décédés. sans parler du fait que vous avez passé les dizaines de milliers de livres strictement documentés qui vont dans le sens inverse.
pour l’obligation vaccinale, chacun pays a sa législation et votre “argument” n’en est même pas un d’un point de vue strictement logique. si je suis votre raisonnement, pourquoi aucun pays n’a t il interdit la vaccination ?
je n’ai honnêtement pas lu le livre de mr ancelet mais j’en ai lu d’autres avec des titres semblables. ce genre de bouqin sensationaliste est littéralement l’équivalent papier d’un article *putaclic* qui circule sur un forum de terre-platiste, et tous ceux que j’ai lu avaient un point commun : l’absence totale et bien curieuse de tout protocole rigoureusement, statistiquement documenté, vive les pseudo sciences. cf mon 1er paragraphe.
pour finir, evidemment qu’il existe une mafia médicale. est-ce suffisant pour invalider le travail des scientifiques et ignorer des siècles de travail sérieux? encore un raccourci qui démontre les énormes approximations dont vous vous servez pour raisonnez
mince, je suis rentré dans le dialogue de sourd. on ne m y reprendra plus et j’en ressors aussitot. je finirai simplement en disant que mêmes vous sceptiques, vous bénéficiez de la protection de tous ceux qui on le bon sens de se vacciner.
A vrai dire, l’article bien qu’intéressant est incomplet. Certaines technologies ne nécessitent pas l’insertion du pathogène inactivé ou atténué. Certains vaccins n’utilisent qu’une fraction de ce virus, un antigène capable à lui seul d’induire une immunité pour ce pathogène. D’autres consistent carrément à injecter chez l’individu à protéger une partie de l’ARN du virus pour que notre machinerie cellulaire code directement l’antigène contre lequel notre organisme devra induire une réponse immunitaire.
Ceci ne change cependant pas la problématique de l’accès au marché, longue mais indispensable afin de bien jauger la dose minimale de protection, la dose à partir de laquelle cette solution peut s’avérer toxique mais aussi des tests d’efficacité plus large tout en ne faisant pas l’impasse sur la pathogénicité résiduelle de ce vaccin pour recenser les effets secondaires de celui-ci.
Affirmer quelque chose sur un sujet qu’on ne maitrise pas, c’est comme disserter d’un livre que nous n’avons pas lu. Félicitation de faire ca sur internet et de laisser une trace indélibile de votre apparente bêtise